Tinea pedis: cea mai frecventă formă de dermatomicoză a tălpii – cauze și tratament
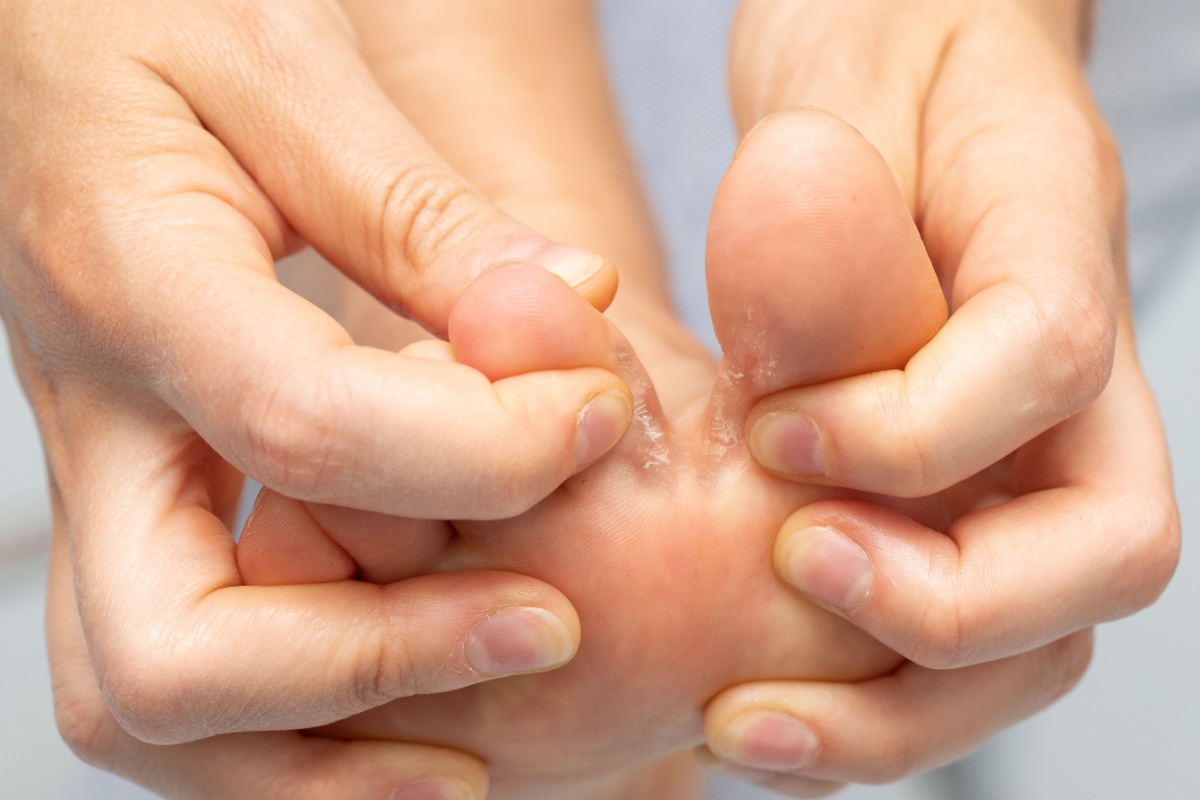
Pe cât de comună, pe atât de inconfortabilă și frustrantă. Vorbim despre tinea pedis, cunoscută popular ca „piciorul atletului”, o infecție fungică ce afectează pielea tălpilor și a spațiilor dintre degete. Este cea mai întâlnită formă de dermatomicoză a tălpii și, deși nu pune viața în pericol, poate provoca disconfort semnificativ. În lipsa unui tratament adecvat, poate duce la infecții bacteriene secundare și alte complicații.
Ce este tinea pedis?
Tinea pedis este o infecție fungică a pielii, cauzată de o varietate de ciuperci microscopice numite dermatofiți. Acești fungi prosperă în medii calde și umede, iar picioarele noastre, în special atunci când sunt închise în încălțăminte și șosete, devin un teren ideal pentru dezvoltarea lor.
Termenul de „picior de atlet” a apărut din cauza incidenței crescute a acestei afecțiuni în rândul sportivilor, care petrec mult timp în vestiare, piscine și săli de sport, locuri unde ciupercile se răspândesc cu ușurință.
Tinea pedis se poate manifesta în mai multe forme clinice, fiecare cu particularitățile sale:
- Forma interdigitală: Este cea mai frecventă și se manifestă prin leziuni între degete.
- Forma plantară: Afectează tălpile și se caracterizează prin hiperkeratoză (îngroșarea pielii) și fisuri.
- Forma veziculoasă: Se manifestă prin apariția de vezicule și o inflamație acută.
- Forma cronică hiperkeratozică: Se caracterizează printr-o îngroșare accentuată a pielii tălpilor.
Vrei să afli cum o poți recunoaște? Descoperă care sunt simptomele tinea pedis!
Care sunt cauzele tinea pedis și cum se transmite infecția?

Tinea pedis se răspândește prin intermediul dermatofiților, precum Trichophyton rubrum, T mentagrophytes, T interdigitale, and Epidermophyton floccosum. În jur de 70% dintre cazurile de tinea pedis sunt provocate de T. rubrum, iar restul sunt asociate în special cu T. interdigitale și E. floccosum. În situații rare, boala poate fi produsă și de Trichosporum violaceum.
Picioarele tale ajung să găzduiască acești fungi în special dacă:
- mergi desculț în locuri publice precum vestiare, saune, piscine, băi comune și dușuri;
- porți încălțăminte închisă și impermeabilă, mai ales pe timp de vară;
- neglijezi igiena zilnică sau uiți să schimbi șosetele după sport.
Transmiterea se face ușor prin:
- contact direct cu pielea unei persoane afectate;
- folosirea acelorași prosoape, șosete ori pantofi cu cineva infectat;
- contact cu suprafețe infectate.
Persoanele cu transpirație excesivă la nivelul picioarelor (hiperhidroză), copiii, vârstnicii, sportivii, dar și persoanele cu diabet zaharat și tulburări metabolice prezintă un risc ridicat. De asemenea, tinea pedis este mai frecvent întâlnită în rândul bărbaților decât al femeilor. Alți factori de risc includ:
- Piele uscată și crăpată (xeroză);
- Boli ale sângelui;
- Tratamente medicamentoase care slăbesc imunitatea.
Opțiuni de tratament pentru tinea pedis
Vestea bună este că tinea pedis este, de cele mai multe ori, o afecțiune ușor de tratat, mai ales dacă este diagnosticată și tratată la timp.
Tratament local (topic) pentru tinea pedis
Majoritatea cazurilor de tinea pedis răspund la tratamentul local. Cel mai des, se recomandă creme sau unguente antifungice, aplicate direct pe zonele afectate, de 1-2 ori pe zi timp de 1-4 săptămâni. Este esențial să respecți cu strictețe indicațiile primite și să continui să aplici medicamentul și chiar și după ce simptomele vizibile au dispărut. Întreruperea tratamentului prematur poate duce la recidivă.
În unele cazuri, tratamentul topic este suficient.
Tratament oral (sistemic) pentru tinea pedis
În cazurile severe sau rezistente la tratamentul local, medicul dermatolog poate prescrie tratament antifungic oral. Aceste medicamente sunt de obicei rezervate pentru infecțiile extinse sau pentru cele care afectează și unghiile și necesită monitorizare medicală, deoarece pot avea efecte secundare.
Măsuri adjuvante pentru gestionarea simptomelor tinea pedis
- Spală-te pe picioare de două ori pe zi, insistând pe spațiile dintre degete, apoi usucă-le foarte bine.
- Schimbă-ți șosetele cel puțin o dată pe zi sau de fiecare dată când simți că picioarele tale sunt transpirate.
- Poartă pantofi ușori și bine ventilați, de preferat din materiale naturale precum pielea, nu sintetice (vinil, cauciuc).
- Alternează perechile de pantofi zilnic pentru a le lăsa să se usuce complet.
- Poartă sandale cât mai des pentru a-ți lăsa picioarele să respire.
- Folosește sandale sau papuci în dușurile publice, la piscină și în vestiare.
- Încearcă să nu te scarpini. Poți calma mâncărimea cu o baie de apă rece pentru picioare.
- Evită să împrumuți pantofii altor persoane pentru a preveni răspândirea infecției.
Ai diabet sau imunitate scăzută? Cazul tău necesită atenție suplimentară. Tinea pedis poate duce la ulcere sau infecții bacteriene grave. Specialiștii cu experiență în îngrijire pentru piciorul diabetic oferă soluții adaptate fiecărei persoane.
De ce este important să tratăm corect tinea pedis?
Mulți pacienți tind să ignore simptomele sau să întrerupă tratamentul odată ce mâncărimea dispare. Această abordare favorizează complicațiile. Netratată sau tratată necorespunzător, tinea pedis poate duce la:
- infecții bacteriene secundare – leziunile de pe piele cauzate de ciuperci permit bacteriilor să pătrundă în țesuturi, ducând la infecții mai grave;
- impetigo – pielea afectată devine un teren propice pentru impetigo, o infecție bacteriană foarte contagioasă, caracterizată prin cruste de culoarea mierii, care se pot extinde pe alte părți ale corpului;
- onicomicoză – infecția se poate răspândi de la piele la unghii, făcându-le groase, decolorate și fragile; onicomicoza este mai greu de tratat decât infecția pielii.
- celulită – în cazurile grave, infecția poate avansa și provoca celulită (o infecție serioasă a pielii și a țesuturilor de sub aceasta) la nivelul piciorului și al gambei, manifestată prin roșeață, umflături, căldură și durere;
- limfangită – infecția cronică sau severă poate duce la limfangită, o inflamație a vaselor limfatice, vizibilă sub forma unor linii roșii care pornesc de la zona infectată;
- infecție cronică sau recurentă – fără tratament adecvat, infecția poate deveni o problemă persistentă, care necesită un management pe termen lung și afectează calitatea vieții.
Un tratament corect, combinat cu măsuri de igienă și prevenție, reduce semnificativ riscul recidivei și al complicațiilor, ajutând la menținerea sănătății pielii picioarelor.
Răspunsuri la întrebări frecvente despre tinea pedis
Tinea pedis revine des?
Infecția reapare ușor în lipsa respectării indicațiilor de tratament și a măsurilor de prevenție necesare.
Cât durează vindecarea?
Durata vindecării tinea pedis depinde de mai mulți factori, inclusiv de severitatea infecției și de tipul de tratament folosit. În formele ușoare, simptomele încep să dispară în 1–2 săptămâni, cu tratament topic.
Ce se întâmplă dacă am diabet și fac tinea pedis?
Infecția poate avansa mai rapid și apar complicații. Este important să ceri ajutor specializat și să programezi controale regulate la un specialist în îngrijirea picioarelor.
Tinea pedis poate fi o afecțiune neplăcută, dar cu un diagnostic corect și un tratament adecvat, poate fi gestionată și vindecată. Cele mai importante lecții sunt: acționează rapid la primele semne și adoptă o rutină de igienă riguroasă. Picioarele tale îți poartă greutatea în fiecare zi; merită să le oferi atenția și îngrijirea necesare pentru a le menține sănătoase și fără probleme.
Programează un consult la PodoCliniq pentru un plan personalizat de îngrijire a tălpilor și unghiilor tale! Specialiștii noștri îți stau la dispoziție cu tratamente moderne și sfaturi avizate pentru a combate eficient tinea pedis și a preveni recidivele.
Surse:
- „Athlete’s Foot – Symptoms and Causes”, Mayo Clinic, 2025, www.mayoclinic.org/diseases-conditions/athletes-foot/symptoms-causes/syc-20353841. Accesat la 22 Aug. 2025.
- Nigam, Pramod K, et al. „Tinea Pedis”, National Library of Medicine, 29 Oct. 2023, www.ncbi.nlm.nih.gov/books/NBK470421/. Accesat la 22 Aug. 2025.
- Robbins, Courtney M. „Tinea Pedis: Background, Pathophysiology, Etiology”, Medscape, 6 Feb. 2025, emedicine.medscape.com/article/1091684-overview. Accesat la 22 Aug. 2025.

